1969 Ünye-ORDU doğumlu Dr.Ercan Kocakoç , 1997 yılında radyoloji uzmanlık eğitimini tamamlamış, 2003 yılında doçent, 2009 yılında profesör unvanını almıştır. Özel uzmanlık alanı abdominal radyoloji, girişimsel radyoloji ve genitoüriner radyolojidir.
Devamını Oku

Prostat kanseri nedir? Prostat kanseri prostat bezinin çoğunlukla dış kısmından (periferal zon) köken alan kötü huylu tümörüdür. Kötü huylu tümör hücrelerinin kontrolsüz büyümesi ve sayıca artışı ile kanser meydana gelir. Belirtileri nelerdir? Prostat kanserinde erken dönemde hiçbir belirti olmayabilir. PSA denilen kanda bakılan prostat spesifik antijen düzeyi yüksek olabilir. Tarama amaçlı 50 yaş üzerinde tüm erkeklerde ve ailesinde prostat kanser hikayesi olan bireylerde 40 yaş üzerinde PSA ile kontrol önerilir. Kanser ilerleyip büyüdükçe prostattaki büyümeye de bağlı olarak idrar yapmada zorlanma, kesik kesik idrar yapma, gece idrara çıkma gibi iyi huylu prostat büyümesinde de görülebilecek şikayetler yapabilir. İdrardan kan gelebilir. İlerleyen dönemlerde kemiğe yayılım olduğunda kemik ağrıları, halsizlik gibi şikayetler olabilir. Kimlerde görülür? Genetik midir? Prostat kanseri nedeni tüm diğer kanserlerde olduğu gibi kesin olarak bir faktöre bağlı değildir. 40 yaş üzeri erkeklerde görülür ve artan yaş ile görülme sıklığı artar. Genetik faktörler önemli olup baba, amca gibi akrabalarda prostat kanseri olması riski artırır. Siyah ırkta da prostat kanseri riski daha yüksektir. Sigara, viral etkenlerin kanser oluşumundaki katkısı net değildir. Yağlı ve hayvansal ağırlıklı beslenme de riski artırabilir. Görülme sıklığı nedir? Prostat kanseri dünyada erkeklerde en sık görülen kanser türüdür. A.B.D’de her 7 erkekten bir tanesi prostat kanseri olmaktadır ve her yıl 27.500 erkek bu kanser nedeniyle hayatını kaybetmektedir. Ülkemizde de erkeklerde akciğer kanserinden sonra en sık görülen ikinci kanser türüdür. Kaç yaşından itibaren risk başlar? Risk 50 yaş sonrası başlar ve yaşla artar. Ailede prostat kanseri olanlarda 40 yaş sonrası risk başlar. Prostat kanserinde erken teşhisin önemi nedir? Prostat kanseri çok sık görülen bir kanser türü olmakla beraber erken teşhis edildiğinde tedavi edilebilen bir kanser türüdür. Erken dönemde fokal tedavi, cerrahi veya radyoterapi ile tedavi edilen olgularda uzun dönem sağ kalım mümkündür. Erken teşhis olmadığında başta lenf bezleri, kemik dokusu olmak üzere akciğer, karaciğer gibi uzak organlara yayılım olabilir ve uzak metastaz olduğunda hastalığın tamamen tedavisi çok zor olmaktadır. Prostat kanseri oluşmasında kişisel alışkanlıkların önemi nedir? Sigaranın kanser oluşumundaki katkısı net değildir. Yağlı ve hayvansal ağırlıklı beslenme riski artırabilir. Ayrıca Prostat füzyon biyopsi yapılıp tedavi gören ve başarılı sonuçlar alınan hastalarınız var mıdır? Biyopsi yapılıp sonuca göre kanser çıkan olguların bir tanesi fokal tedavi ile diğerleri total prostatektomi dediğimiz cerrahi yöntemle şifa buldular. PROSTAT KANSERİNDE HEDEFE YÖNELİK TANI!PROSTAT KANSERİ TEŞHİSİNDE YENİ DÖNEM Multiparametrik MR ile prostat tümörü henüz 3-4 mm çapındayken tespit edilerek şüpheli alan Prostat Füzyon Biyopsisi ile tam olarak hedefleniyor. Böylece farklı noktalardan tekrar tekrar örnek alınma zorunluluğu ortadan kalkıyor. Rastgele yapılan biyopsiye göre prostat kanserleri, 2 kat daha doğru tespit edilmiş oluyor. Genellikle erkeklerde 40 yaşından sonra görülmeye başlayan ve 50'li yaşlardan itibaren risk faktörleri artan prostat kanserinde erken teşhis hayat kurtarıcı oluyor. Özellikle yeni gelişen teşhis yöntemleri ile prostat kanserinde oldukça başarılı sonuçlar alınabiliyor. “Özellikle baba tarafında prostat kanseri varsa mutlaka erken dönemde taramalarınızı yaptırın” diyen Altınbaş Üniversite Hastanesi Medical Park Bahçelievler Girişimsel Radyoloji Uzmanı Prof. Dr. Ercan Kocakoç, yeni teknikler konusunda bilgiler verdi. ŞÜPHELİ ALANDAN BİYOPSİ ALINIYOR Multiparametrik prostat MR; prostatın incelenmesi için özel geliştirilmiş bir MR tekniğidir. Prostat füzyon biyopsi ise MR’da kanserden şüphelenen alanlar ayrıca ultrasonda görüldükten sonra her iki görüntünün birleştirilip direk şüpheli alanlardan biyopsi alındığı bir yöntemdir. Standart bir prostat biyopsisinde hiçbir şey görmeden prostatın 12 farklı yerinden rastgele biyopsi alınıyor. Multiparametrik MR, prostatın içerisinde tümör olabileceğinden şüphelenilen alanı belirliyor. Prostat Füzyon Biyopsi ile de direkt hedefe yönelik biyopsi alınıyor. Yani prostatın her tarafından değil, sadece kanserden şüphelenilen alandan biyopsi alınıyor ve böylece erken dönemde kanser tanısı koyma ihtimali artıyor. Rastgele biyopsi aldığında ise prostat kanserlerinin sadece yarısı saptanabiliyor. 4'te 1'lik oranda prostat kanseri normal bir biyopsiyle saptanamıyor. Füzyon biyopsi yapılan hastalarda ise yüzde 90 oranında kanser tek seferde yakalanıyor. KÜÇÜK TÜMÖRLER DE GÖRÜNÜYOR Normal biyopside görüntü ultrasonla alınıyor ve tümörün görüntüye yansıması için çok büyük olması gerekiyor. Oysa multiparametrik MR’da 3-4 mm boyutundaki çok küçük bir tümör dahi görülebiliyor ve MR’daki görüntüyle ultrasondaki görüntüyü birleştirdiğimiz için küçücük bir tümör dokusundan bile örnek alma şansını yakalayabiliyoruz. Normal bir biyopsi alınırken şans eseri tümörlü alana denk gelirse teşhis konabiliyor ancak füzyon biyopside şüpheli alanı MR’da gördüğümüz için örneği direkt hedeften almış oluyoruz. Ayrıca ultrasonda tümör ile iyi huylu prostat büyümesinin nodülleri birbirinden ayırt edilemeyebiliyor. ZARARSIZ TÜMÖRLERİ SAPTAMIYOR Prostat Füzyon Biyopsinin en önemli avantajı, iğnenin nereden girdiğini gerçek zamanlı olarak görülmesi. Şüphelendiğimiz tümörlü alanlar önceden renkli olarak belirleniyor. Örneğin tümörün hangi tarafından alındığı; üstünden mi, altından mı, sağından mı, solundan mı hepsini görülüyor. Bazı prostat tümörleri hastayı öldürmez, hastaya zarar vermez buna klinik olarak anlamlı olmayan prostat tümörü diyoruz. Yani bu tip durumlarda hasta prostat kanseri nedeniyle hayatını kaybetmez, tümör hastaya zarar vermez. Multiparametrik prostat MR’da hastaya zarar vermeyecek tümörler saptanmaz. Sadece hastaya zarar verebilecek kanserleri saptaması yöntemin en önemli avantajlarından biridir. Yaşlı erkeklerde biyopsi yapıldığı zaman birçoğunda hayatını hiç etkilemeyen küçük prostat kanseri odakları olabiliyor. Bu ona hiçbir zarar vermiyor. Dolayısıyla bunları saptamanın, yakalamanın hiçbir anlamı yok. DONDURMA TEDAVİSİ DE UYGULANABİLİYOR İleri MR yöntemleriyle çok küçük lezyonları görebildiğimiz için o küçük lezyonlardan biyopsi alabiliyoruz. Alınan biyopsi de kötü huylu tümörlerle karşılaştığımızda ameliyata gerek kalmadan, ‘fokal tedavi’ dediğimiz sadece tümörlü alana yönelik ışınlama, yakma ve dondurma tedavileri gibi yöntemlerle hastaya tedavi şansı veriyor. Kişi ameliyat olmak durumunda olsa bile sadece prostat alınarak hayatına devam edebiliyor. 5 YILDIR TÜRKİYE’DE VAR! Prostat füzyon biyopsi ilk olarak 2008 yılında ABD’de geliştirildi. Son 5 yıldır ülkemizde kamu ve özel sektörde nadir merkezlerde kullanılıyor. Prostat füzyon biyopsi işlemi anestezi altında yapılıyor. Hasta işlemde hiçbir ağrı duymuyor. Bilgisayardan MR ile ultrason görüntülerinin üst üste aktarılması ve füzyon biyopsi işlemi peş peşe yapılarak toplam 35-40 dakika arası sürüyor. Bu yöntem prostat kanseri tanısı için kullanıldığı için daha çok 40 yaş üzeri erkeklerde uygulanıyor. Ancak aile hikayesi nedeniyle 30’lu yaşlar gibi daha erken yaşlardan itibaren de multiparametrik prostat MR ve sonrasında füzyon biyopsi yapılabiliyor. />Multiparametrik Prostat MR ve Prostat füzyon biyopsi nedir? Nasıl yapılır? Multiparametrik prostat MR, teşhis için birden fazla parametreden elde edilen bilgilerin kullanıldığı prostat kanseri için özel olarak tasarımlanmış bir MR inceleme yöntemidir. Bu yöntemde anatomik bilgilerin elde edildiği standart T1 ve T2 ağırlıklı MR görüntülerine ek olarak fonksiyonel bilgilerin elde edildiği difüzyon MR ve dinamik kontrastlı perfüzyon MR teknikleri kullanılarak daha doğru tanı konulabilir. Multiparametrik prostat MR incelemesi sonuçları tüm dünyada ortak olarak kullanılan PİRADS denilen bir derecelendirme sistemi ile değerlendirilerek objektif bir şekilde kanser riski yüksek alanları (PİRADS 4 ve 5), kanser riski düşük alanlardan (PİRADS 1 ve 2) ayırabilir. Bu sonuca göre PİRADS 1 ve 2 lezyonlarda biyopsiye ihtiyaç duyulmaz iken PİRADS 4 ve 5 lezyonlardan füzyon biyopsi yöntemi ile hedefe yönelik biyopsi alınabilir. PİRADS 3 lezyonlarda ise klinik duruma göre biyopsi alınabilir veya takip yapılabilir. Prostat füzyon biyopsi ise multiparametrik MR görüntüleri ile transrektal ultrasonografi görüntülerinin farklı cihaz ve yazılımlarla üst üste getirilerek MR’da tümör şüphesi yüksek bulunan alandan direkt hedefe yönelik biyopsi alınmasını sağlayan bir yöntemdir. Bu yöntemde MR görüntüleri üzerinde prostat bezinin ve tümörden şüphelenilen alanların sınırları çizilerek tümör şüpheli alanların üç boyutlu renkli haritası çıkarılır. Ultrasonda net olarak izlenemeyen tümör şüpheli alanlar MR’da işaretlendiğinden füzyon işlemi sonrası ultrasonografi ve MR görüntüleri üst üste çakıştığından bu alanlardan ultrason rehberliğinde güvenle biyopsi elde edilebilir. Prostat füzyon biyopsi transrektal dediğimiz makattan girilerek veya transperineal dediğimiz makat ile testis arasındaki boşluktan girilerek lokal anestezi, spinal anestezi veya genel anestezi ile yapılabilir. İşlem esnasında şüpheli alana direkt girmeyi sağlayan harf ve rakamlardan oluşan bir hedef belirleme aygıtı kullanılır ve hedefe iğnenin girişi gerçek zamanlı olarak görülür ve yanlış yerden biyopsi alma ihtimali iyi bir füzyon biyopside sıfıra yakındır. Biz kliniğimizde biyopsi sonrası enfeksiyon riskinin çok düşük olması nedeniyle transperineal yöntemle füzyon biyopsi yapmaktayız. Multiparametrik prostat MR’ın faydaları nedir? Prostat kanseri tanısında klasik yaklaşım transrektal ultrasonografi rehberliğinde tüm bezden farklı lokalizasyonlardan rastgele ortalama 12 adet biyopsi alınmasıdır. Bu yaklaşımın kanser yakalama duyarlılığı yaklaşık % 50’dir. Sonuç normal olan olgularda PSA yüksekliği veya sert nodül gibi klinik nedenlerle tekrar biyopsi yapıldığında bu olgularda yaklaşık % 15-40 oranında kanser saptanmaktadır. Bu kanserlerin bir kısmı düşük malign potansiyelli olup klinik olarak önemsizdir ve tedavi yapılmadığı zaman hastaya kanserle ilgili ölüm riski yüklemez. Ancak kanser anksiyetesi gibi nedenlerle bu kanserler tedavi edildiğinde tedaviye bağlı bazı problemler hastaya daha fazla problem oluşturabilir. Multiparametrik prostat MR, klinik anlamlı prostat kanserini %88 hassasiyetle saptayabilir. Prostatın iltihabı gibi bazı patolojiler de kansere benzeyebileceğinden özgüllük daha düşüktür. Ancak PİRADS denilen skorlama ile görüntüler değerlendirildiğinde kanser riski çok çok düşük olan PİRADS 1 ve 2 olarak değerlendirilen olguların gereksiz biyopsiye gitmesi önlenmiş olur. Yine düşük kanser potansiyeli nedeniyle aktif izlem ile takip edilen olgularda bilinen lezyonların boyut artışı ve diğer değişiklikler multiparametrik MR ile değerlendirilebilir. Babada prostat kanseri olması gibi risk faktörü yüksek olan olgularda hastaya biyopsi yükü getirilmeden anlamlı bir prostat kanseri olmadığı MR ile söylenebilir. Prostat kanseri nedeniyle ameliyat olmuş olgularda nüks kanser özellikle kontrastlı MR’ın da katkısı ile multiparametrik MR ile saptanabilir. Prostat füzyon biyopsi ilk ne zaman yapılmaya başlandı? Prostat füzyon biyopsi ilk olarak 2008 yılından itibaren ABD’de geliştirilmeye başlanıldı. 8-10 yıldır teknik çok daha güvenilir olarak yaygın olarak kullanılmaya başlanılmıştır. Ben de ihtiyaç olan olgularda 7 yıldır bu yöntemle biyopsi almaktayım. MR makinası içerisinde füzyon olmadan direkt biyopsi alınması bir miktar daha uzun zamandır yapılmaktadır; bu işlem biraz daha uzun süren ve çoklu biyopsiye daha az imkan veren bir yöntem olup ülkemizde birkaç merkezde yapılmaktadır. Türkiye’de her yerde yapılan bir işlem midir? Yaygınlığı nedir? Bu işlem son 4-5 yıldır ülkemizde yapılmaya başlanmıştır. Bu konu üzerinde deneyimi olan girişimsel radyolog ve ürologlar tarafından, bazı merkezlerde de birlikte yapılmaktadır. Kullanılan cihazların ve yazılımların pahalı olması ve bu konuda deneyimli hekimlerin sayısının az olması nedeniyle çok yaygın olarak her yerde yapılamamaktadır. Kamu ve özel sektörde az sayıda merkezde yapılmaktadır. Kaç yaşından itibaren yapılabilir? Bu yöntem prostat kanseri tanısı için kullanıldığından daha çok 40 yaş üzeri erkeklerde yapılmaktadır. Ancak aile hikayesi nedeniyle 30’lu yaşlar gibi daha erken yaşlardan itibaren multiparametrik prostat MR ve sonrasında füzyon biyopsiye ihtiyaç olabilir ve yapılabilir. Kimler yaptırabilir/ yaptıramaz? Multiparametrik prostat MR’da tümör şüphesi saptanıp biyopsi önerilen tüm hastalara yapılabilir. İşlem öncesi kanama parametrelerine bakılır ve kanama açısından riskli olgularda bu parametreler düzeltildikten sonra yapılabilir. Genel veya spinal anestezi açısından risk olan olgularda lokal anestezi ile de yapılabilmesi nedeniyle tıbbi olarak endikasyonu olan tüm olgulara yapılabilir. Normal biyopsiden farkı nedir? Artı yönleri nelerdir? Normal biyopsiden en önemli farkı körlemesine değil biyopsi alınması istenilen tümör ihtimali yüksek olan hedef lezyondan direkt görerek emin bir şekilde parça alınabilmesidir. Prostat ve içerisindeki şüpheli alanlar 3 boyutlu ve farklı renklerde kodlanarak daha kolay ve hızlı örnek alınabilmektedir. Normal biyopside bariz tümör olmasına rağmen gözden kaçabilen prostatın ön kısmında ve apeks denilen kısmında yerleşen tümörlerden kolaylıkla biyopsi alınabilir. Bu sayede normal biyopsiye göre %30-35 daha doğru tanı konulabilmektedir. Hedef lezyondan biyopsi alındığı için tekrar biyopsi ihtiyacı çok çok düşüktür. Biyopsi alınan yerler farklı renklerde kodlanarak arşiv alınabilir ve takip gerektiğinde kolaylıkla kıyaslama yapılabilir. Hastaya hayati zarar verme ihtimali çok düşük klinik anlamı olmayan kanser saptanması ihtimali düşük olup bu şekilde gereksiz tedavi olunması ve tedaviye bağlı komplikasyonlardan hasta korunmuş olur. Prostat kanserinin erken belirlenmesindeki rolü nedir? En önemli avantajı multiparametrik prostat MR’da saptanan 3-4 mm gibi küçük bir şüpheli alandan hedefe yönelik biyopsiye ve hiçbir yere yayılmamış çok erken evrede bir tümörün saptanmasına olanak sağlar. Prostat kanseri tedavisine katkısı nedir? Prostat içerisinde sınırlı erken evre tümörlerin teşhisini sağladığı için prostata yönelik ameliyat dışı alternatif fokal tedavi yöntemlerinin ve total prostatektomi ameliyatlarının uygulanmasına olanak sağlamış olur. Ayrıca düşük kötü huylu potansiyeli nedeniyle aktif izlem denilen yöntemle takip edilecek hastalarda takip ve gerektiğinde aynı yerden biyopsi alınmasını sağlayarak tümörün karakterinin değişip değişmediğini ortaya koyabilir. Prostat kanseri nedir? Prostat kanseri prostat bezinin çoğunlukla dış kısmından (periferal zon) köken alan kötü huylu tümörüdür. Kötü huylu tümör hücrelerinin kontrolsüz büyümesi ve sayıca artışı ile kanser meydana gelir. Belirtileri nelerdir? Prostat kanserinde erken dönemde hiçbir belirti olmayabilir. PSA denilen kanda bakılan prostat spesifik antijen düzeyi yüksek olabilir. Tarama amaçlı 50 yaş üzerinde tüm erkeklerde ve ailesinde prostat kanser hikayesi olan bireylerde 40 yaş üzerinde PSA ile kontrol önerilir. Kanser ilerleyip büyüdükçe prostattaki büyümeye de bağlı olarak idrar yapmada zorlanma, kesik kesik idrar yapma, gece idrara çıkma gibi iyi huylu prostat büyümesinde de görülebilecek şikayetler yapabilir. İdrardan kan gelebilir. İlerleyen dönemlerde kemiğe yayılım olduğunda kemik ağrıları, halsizlik gibi sikayetler olabilir. Kimlerde görülür? Genetik midir? Prostat kanseri nedeni tüm diğer kanserlerde olduğu gibi kesin olarak bir faktöre bağlı değildir. 40 yaş üzeri erkeklerde görülür ve artan yaş ile görülme sıklığı artar. Genetik faktörler önemli olup baba, amca gibi akrabalarda prostat kanseri olması riski artırır. Siyah ırkta da prostat kanseri riski daha yüksektir. Sigara, viral etkenlerin kanser oluşumundaki katkısı net değildir. Yağlı ve hayvansal ağırlıklı beslenme de riski artırabilir. Görülme sıklığı nedir? Prostat kanseri dünyada erkeklerde en sık görülen kanser türüdür. A.B.D’de her 7 erkekten bir tanesi prostat kanseri olmaktadır ve her yıl 27.500 erkek bu kanser nedeniyle hayatını kaybetmektedir. Ülkemizde de erkeklerde akciğer kanserinden sonra en sık görülen ikinci kanser türüdür. Kaç yaşından itibaren risk başlar? Risk 50 yaş sonrası başlar ve yaşla artar. Ailede prostat kanseri olanlarda 40 yaş sonrası risk başlar. Prostat kanserinde erken teşhisin önemi nedir? Prostat kanseri çok sık görülen bir kanser türü olmakla beraber erken teşhis edildiğinde tedavi edilebilen bir kanser türüdür. Erken dönemde fokal tedavi, cerrahi veya radyoterapi ile tedavi edilen olgularda uzun dönem sağ kalım mümkündür. Erken teşhis olmadığında başta lenf bezleri, kemik dokusu olmak üzere akciğer, karaciğer gibi uzak organlara yayılım olabilir ve uzak metastaz olduğunda hastalığın tamamen tedavisi çok zor olmaktadır. Prostat kanseri oluşmasında kişisel alışkanlıkların önemi nedir? Sigaranın kanser oluşumundaki katkısı net değildir. Yağlı ve hayvansal ağırlıklı beslenme riski artırabilir. Ayrıca Prostat füzyon biyopsi yapılıp tedavi gören ve başarılı sonuçlar alınan hastalarınız var mıdır? Biyopsi yapılıp sonuca göre kanser çıkan olguların bir tanesi fokal tedavi ile diğerleri total prostatektomi dediğimiz cerrahi yöntemle şifa buldular. Dikkat çekici bir vaka haberini de ayrıca haber olarak kullanabiliriz. C.B 46 yaşında babası prostat kanseri olan bir olgu. PSA 7.8, multiparametrik prostat MR’da 7 mm, 9 mm ve 12 mm çaplarında PİRADS 3 kuşkulu lezyonlar saptandı. Aile hikayesi olması ve yaşa göre PSA yüksek olması nedeniyle transperineal füzyon biyopsi yapıldı. Tüm odaklardan Gleason 3+4 adenokanser tanısı gelen olgu total prostatektomi operasyonu oldu. PSA değeri normal olarak takip edilmektedir.
Detaylar İçin Tıklayınız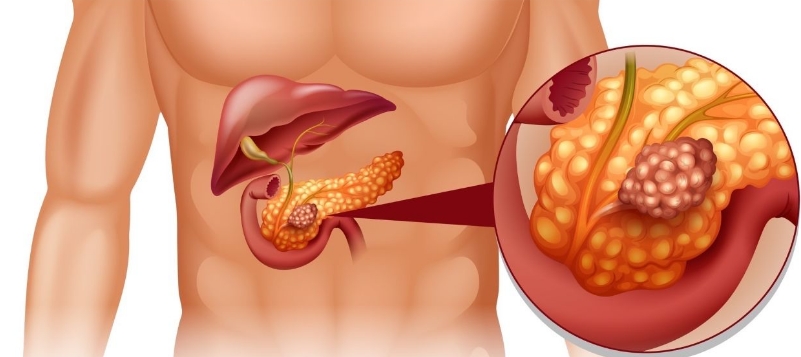
Pankreas biyopsi işlemi nedir, nasıl yapılır ? Pankreas kanseri en öldürücü kanser türlerinden olup erken evrede ameliyat edildiği takdirde hastanın yaşam süresi belirgin uzayabilir. Ancak maalesef olguların büyük bir kısmında pankreas kanseri ileri evrede yakalanır ve kanser tipi ve yapısını saptamak, kemoterapi gibi tedavileri planlamak için biyopsi istenir. Pankreas biyopsileri ultrason veya bilgisayarlı tomografi (BT) kılavuzluğunda yapılır. Çok küçük boyutlu kitlelerde EUS dediğimiz endoskopik ultrason rehberliğinde de biyopsi alınabilir. Pankreas biyopsisi yapılmadan önce hemogram, İNR ve APTT gibi kanama ve pıhtılaşma parametreleri ile kan değerleri kontrol edilir. İşlem genellikle parça biyopsi (kesici biyopsi) veya trucut biyopsi dediğimiz şekilde yapıldığı ve ince iğne aspirasyon biyopsisi işlemi pek tercih edilmediği (tanısal sınırlılıkları nedeniyle) için işlemden ortalama 5 gün önce kan sulandırıcı denilen ilaçlar kesilir. Damar yolu açılır. Kan değerleri kontrol edilir. İşlem ultrason veya BT kılavuzluğunda yapılır. İşlem genellikle koaksiyal (ikili iğne sistemi) teknik denilen teknikle yapılır. Ultrason veya BT ile kitleye giriş yapılacak yer ve iğnenin gideceği güvenli yol saptanır. Cilt temizliğinden sonra cilt altından pankreastaki kitleye iğnenin geçeceği alana kadar lokal anestezik madde enjeksiyonu yapılır. Mevcut damar yolundan ağrı kesiciler veya sedatif dediğimiz rahatlatıcı ilaçlar verilebilir. Giriş yeri noktasal olarak saptandıktan sonra koaksiyal iğne dediğimiz içerisinden daha ince bir iğnenin geçmesine müsaade eden iğne ultrason veya BT kılavuzluğunda damarlardan kaçınarak kitle içerisine yerleştirilir. Kitlenin içerisinde olduğumuz görüldükten sonra koaksiyal iğnenin içerisindeki ince iğne çıkarılıp uygun otomatik biyopsi iğnesi yerleştirilerek bu iğne ile kitle içerisinden 3-4 kez farklı yerlerinden parça elde edilir. Elde edilen materyaller işlem esnasında patolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Küçük boyutlu ve damarlara çok yakın olduğundan güvenle parça biyopsisi alınamayan olgularda ince iğne aspirasyon biyopsisi (İİAB) de yapılabilir. Sonrasında önce otomatik biyopsi iğnesi ve sonra koaksiyal iğne çekilerek kontrol ultrason veya BT alınarak kanama vs. var mı bakılır. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle kapatılır. Hasta yaklaşık 4 saat gözlem altında tutularak sonrasında klinik ve gerek görülürse kan tahlili veya ultrason kontrolü sonrası taburcu edilir. Pankreas biyopsisinin en önemli riski kanamadır. Uygun teknik ve tecrübeli ellerde kan vermeyi veya tıbbi müdahaleyi gerektiren kanama riski oldukça düşüktür. https://www.instagram.com/p/B_P45zLJ-Tg/?utm_medium=copy_link
Detaylar İçin Tıklayınız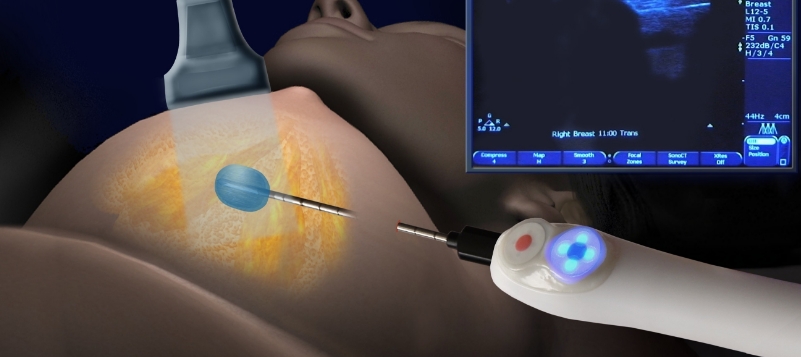
Meme biyopsi işlemi nedir, nasıl yapılır ? Meme kanseri kadınlarda en sık görülen kanser türüdür. Her 7-8 kadından birisi hayatı boyunca meme kanserine yakalanma riski altındadır. Anne, kız kardeş, teyze ve anneannede meme kanseri olan kişilerde kanser riski daha da yüksektir. Memede ele kitle gelen kişi öncelikle hekim tarafından değerlendirildikten sonra yaşına göre meme ultrasonu veya mamografi ile değerlendirilir. Gerekli durumlarda ilaçlı meme MRG tetkiki de kullanılır. Memedeki kistik kitleler içerisinde katı bir parça yoksa çoğunlukla iyi huyludur ve biyopsi gerekmez. Ancak katı (solid) kitlelerde kuşkulu bulgular olduğunda (kitle içerisinde noktasal kireçlenme odakları (mikrokalsifikasyon) izlenmesi, kitlenin kenarlarının düzensiz veya silik sınırlı olması, kitlenin Doppler ultrasonda aşırı kanlanma göstermesi ve kitlenin arkasında akustik gölge dediğimiz yankılanma olması) iyi huylu – kötü huylu tümör ayırımı için en ideal yöntem meme kitle biyopsisidir. Meme biyopsisi çoğunlukla ultrason eşliğinde yapılır, mikrokalsifikasyon veya çok küçük boyutlu ultrasonda izlenemeyen kitlelerde mamografi eşliğinde veya MRG eşliğinde de biyopsi yapılabilir. Memede standart biyopsi yöntemi trucut (parça) biyopsidir. İnce iğne aspirasyon biyopsi çoğunlukla yeterli olmaz, bazı kistik içerikli lezyonlarda ince iğne aspirasyon biyopsisi tercih edilebilir. Meme biyopsi işlemi için ön hazırlık gerekmez. Parça biyopsi (trucut biyopsi) alındığı için aspirin gibi kan sulandırıcı ilaçların kesilmesi önerilir. Kan değerleri kontrol edilir. İşlem çoğunlukla ultrason kılavuzluğunda yapılır. Meme cildi temizliğinden sonra cilt altından kitle bölgesine kadar iğnenin geçeceği alana lokal anestezik madde enjeksiyonu yapılır. Anestezi dışında işlem esnasında herhangi bir ağrı olmaz ve meme biyopsi işlemi ağrılı bir işlem değildir. Ciltte iğnenin gireceği kadar ince bir kesik atılır. Ultrason rehberliğinde kalın bir iğne ile kitle içerisinden 2-3 kez farklı yerlerinden parça elde edilir. Elde edilen materyaller işlem esnasında patolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle sıkı bir şekilde işlem yeri kapatılır. Hasta 20-25 dakika gözlemde tutulur ve sonrasında günlük yaşamında herhangi bir kısıtlama olmaksızın evine gönderilir. https://www.instagram.com/p/CBpwvL4pgcS/?utm_medium=copy_link
Detaylar İçin Tıklayınız
Lenf bezi biyopsi işlemi nedir, nasıl yapılır ? Boyun, koltuk altı, kasık bölgesi ve karın içerisinde yerleşen lenf bezlerinde büyüme olması kanser veya iltihabi durumlarda çok sık görülmektedir. Lenf bezleri kanser yayılımının sık görüldüğü yerlerden olup lenfoma gibi lenf bezlerinin kendisine ait tümörler de nispeten sık görülen lenf bezi büyüme nedenlerindendir. Lenf bezinde büyüme ve kitle görüldüğünde büyümenin iltihaba mı bağlı yoksa lenf bezi tümörü (lenfoma) veya lenf bezine tümör yayılımı (metastaz) gösteren bir kanser mi olduğunu ayırt etmek için lenf bezi biyopsisi yapılır. Yüzeysel yerleşimli lenf bezlerinden genellikle ultrason kılavuzluğunda biyopsi alınırken karın içinde aort damarı gibi derin yerleşimli ve hayati organlara komşu lenf bezlerinden bilgisayarlı tomografi (BT) kılavuzluğunda biyopsi alınır. Özellikle baş-boyun bölgesinde tümör operasyonu geçiren olgularda küçük boyutlu ancak kuşkulu lenf bezi büyümesi olduğunda ince iğne aspirasyon biyopsisi (İİAB) ile kötü huylu hücre varlığı ortaya koyulabilir. İİAB yapılacaksa işlem öncesi hazırlığa ihtiyaç yoktur. Bunun dışında başta meme kanserindeki koltuk altındaki lenf bezleri olmak üzere boyun, karın içi vs. büyümüş lenf nodlarından parça (trucut) biyopsi alınması tercih edilir. Hatta lenfomada alt tip tayininde parça biyopsiler dahi yetersiz kalabileceğinden lenf bezinin mümkün olduğunca farklı yerlerinden ve fazla sayıda biyopsi örneği alınmalıdır. Parça biyopsisi yapılmadan önce hemogram, İNR ve APTT gibi kanama ve pıhtılaşma parametreleri ile kan değerleri kontrol edilir. İşlem lokal anestezi ile (yüzeysel lenf bezleri için) veya lokal anesteziye ilaveten damardan ağrı kesici-sedatif dediğimiz rahatlatıcı ilaçlar verilerek (karın bölgesindeki derin yerleşimli lenf bezleri için) yapılabilir. Giriş yeri noktasal olarak saptandıktan sonra koaksiyal iğne dediğimiz içerisinden daha ince bir iğnenin geçmesine müsaade eden iğne ultrason veya BT kılavuzluğunda damarlardan kaçınarak lenf nodu içerisine yerleştirilir. Lenf nodunun içerisinde olduğumuz görüldükten sonra koaksiyal iğnenin içerisindeki ince iğne çıkarılıp uygun otomatik biyopsi iğnesi yerleştirilerek bu iğne ile kitle içerisinden 4-5 kez farklı yerlerinden parça elde edilir. Elde edilen materyaller işlem esnasında patolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Küçük boyutlu ve damarlara çok yakın olduğundan güvenle parça biyopsisi alınamayan olgularda ince iğne aspirasyon biyopsisi (İİAB) de yapılabilir. Sonrasında önce otomatik biyopsi iğnesi ve sonra koaksiyal iğne çekilerek kontrol ultrason veya BT alınarak kanama vs. var mı bakılır. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle kapatılır. Hasta yaklaşık 1-2 saat gözlem altında tutularak sonrasında klinik ve gerek görülürse kan tahlili veya ultrason kontrolü sonrası taburcu edilir. https://www.instagram.com/p/CNxG0G3L1e2/ https://www.instagram.com/p/CYY9HOcMAnR/
Detaylar İçin Tıklayınız
Tiroid biyopsi işlemi nedir, nasıl yapılır ? Tiroid bezi içerisinde nodül dediğimiz kitle oluşumları sık görülen bir problemdir. Bu nodüller büyüklük ve iç yapılarına göre değerlendirilerek kötü huylu olduğu düşünülen olgular biyopsiye yönlendirilir. Genel olarak bakıldığında tiroid nodüllerinin büyük çoğunluğu iyi huyludur (benign nodül). Nodül içerisinde noktasal kireçlenme odakları (mikrokalsifikasyon) izlenmesi, nodülün katı yapıda ultrasonda siyah renkli (hipoekoik solid) olması, nodülün kenarlarının düzensiz veya silik sınırlı olması, nodülün Doppler ultrasonda aşırı kanlanma göstermesi ve elastografide sert nodül gibi özellikler varsa nodülün kötü huylu (malign nodül) çıkma olasılığı artar. İyi huylu – kötü huylu nodül ayırımı için en ideal yöntem tiroid ince iğne aspirasyon biyopsisidir (Tiroid İİAB=TİİAB). Tiroid biyopsi işlemi için açlık ve ön hazırlık gerekmez. Çok ince bir iğne ile örnek alındığı için aspirin gibi kan sulandırıcı ilaçların kesilmesine de ihtiyaç yoktur. İşlem ultrason kılavuzluğunda yapılır. Boyun hafif geri yatar pozisyonda boyun cildi temizliğinden sonra cilt için yüzeysel sprey şeklinde anestezi genellikle yeterli olur. Kan aldırma işleminden daha ağrılı bir işlem değildir. Ultrason rehberliğinde çok ince bir iğne ile nodülün merkez kısmına girilerek ileri geri hareket ve enjektör içerisindeki basınç ile sitoloji için gerekli materyal aspire edilir. Elde edilen materyaller lama yayılır ve işlem esnasında sitopatolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Cilt küçük bir enjeksiyon bandı ile kapatılır. Hasta 15-20 dakika gözlemde tutulur ve sonrasında günlük yaşamında herhangi bir kısıtlama olmaksızın evine gönderilir.
Detaylar İçin Tıklayınız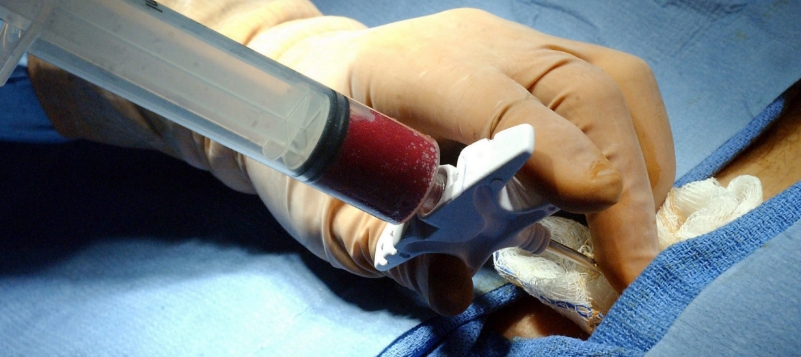
Kemik biyopsi işlemi nedir, nasıl yapılır ? Kemik kanser yayılımının sık görüldüğü yerlerdendir; kemikte bir kitle görüldüğünde kitlenin kemiğin kendisine ait bir tümör mü yoksa başka bir organdan yayılım gösteren bir kanser mi veya iyi huylu bir kemik tümörü mü ayırt etmek için kemik biyopsisi yapılır. Kemik biyopsileri floroskopi (skopi) veya bilgisayarlı tomografi (BT) kılavuzluğunda yapılabilir. Biz daha güvenli giriş sağlaması, küçük boyutlu kitlelerden de biyopsi alınmasına imkan sağlaması nedeniyle çoğunlukla BT kılavuzluğunda kemik biyopsi işlemini tercih ediyoruz. Kemik biyopsisi yapılmadan önce hemogram, İNR ve APTT gibi kanama ve pıhtılaşma parametreleri ile kan değerleri kontrol edilir. İşlem diğer biyopsi işlemlerine göre daha ağrılı bir biyopsi işlemi olduğundan biz genellikle anestezi desteğinde sedasyon ile işlemi yapmayı tercih ediyoruz. BT kılavuzluğunda kemik biyopsi işlemi için özel tasarlanmış kemik biyopsi setleri kullanılarak biyopsi alınır. Alınan materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle kapatılır. Hasta yaklaşık 2-4 saat gözlem altında tutularak sonrasında klinik ve gerek görülürse kan tahlili kontrolü sonrası taburcu edilir. https://www.instagram.com/p/CXDxo5orJ3V/?utm_medium=copy_link
Detaylar İçin Tıklayınız
Akciğer biyopsi işlemi nedir, nasıl yapılır ? Akciğer kanseri erkek ve kadınlarda görülen en sık kanser türlerinden biridir. Kansere bağlı ölüm nedenlerinde birinci sıradadır. Sigara, kirli hava, asbest maruziyeti gibi riskler kanser ihtimalini artırır. Akciğer biyopsi işlemi için ön hazırlık gerekmez. Önceleri ince iğne aspirasyon biyopsisi yapılırken günümüzde moleküler ve genetik incelemeler için de yeterli materyal elde etme imkanı veren parça biyopsi tercih edilir. Parça biyopsi (trucut biyopsi veya kor biyopsi) alındığı için aspirin gibi kan sulandırıcı ilaçların kesilmesi önerilir. Kan değerleri kontrol edilir. İşlem çoğunlukla bilgisayarlı tomografi (BT) kılavuzluğunda yapılır. İşlem genellikle koaksiyal (ikili iğne sistemi) teknik denilen teknikle yapılır. BT ile kitleye giriş yapılacak yer ve iğnenin gideceği güvenli yol saptanır. Cilt temizliğinden sonra cilt altından plevra dediğimiz akciğer zarına kadar olan iğnenin geçeceği alana lokal anestezik madde enjeksiyonu yapılır. https://www.instagram.com/p/CBVbqazJZrY/?utm_medium=copy_link Kitlenin büyüklük ve yerleşimine göre damardan da ağrı kesiciler ve sedatif dediğimiz rahatlatıcı ilaçlar verilebilir. Giriş yeri noktasal olarak saptandıktan sonra koaksiyal iğne dediğimiz içerisinden daha ince bir iğnenin geçmesine müsaade eden iğne basamak basamak yeri BT ile kontrol edilerek kitle içerisine kadar ilerletilir. Kitlenin içerisinde olduğumuz BT’de görüldükten sonra koaksiyal iğnenin içerisindeki ince iğne çıkarılıp uygun otomatik biyopsi iğnesi yerleştirilerek bu iğne ile kitle içerisinden 3-4 kez farklı yerlerinden parça elde edilir. Elde edilen materyaller işlem esnasında patolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Sonrasında önce otomatik biyopsi iğnesi ve sonra koaksiyal iğne çekilerek kontrol akciğer BT alınarak pnömotoraks dediğimiz plevral mesafede hava birikimi veya kanama var mı bakılır. Koaksiyal iğne çekilmeden önce iğne içerisinden hastanın kendi kanından 5-10 ml verilerek iğne çekilerek pnömotoraks gelişim riski azaltılmaya çalışılabilir. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle kapatılır. Hastada pnömotoraks gelişmemişse veya çok az ise 1-2 saat gözlemde tutulur ve sonrasında günlük yaşamında herhangi bir kısıtlama olmaksızın evine gönderilir. Orta düzeyde ve ciddi pnömotoraks var ise işlem esnasında biriken havanın iğne ile çekilmesi, ince bir katater ile havanın çekilmesi ve bunlar da yetersiz olursa çok nadiren cerrahi olarak göğüs tüpü denilen tüp ile drenaj sağlanır. Göğüs tüpü takılmasına ihtiyaç olursa 1 gün yatış sonrası kontrol akciğer grafisi ile tüp çıkarılır. Akciğer biyopsisinin en önemli riski pnömotoraks dediğimiz akciğer zarı arasında hava toplanması ve buna bağlı solunum sıkıntısıdır. Amfizem hastalarında ve kitlenin plevral (akciğer zarı veya yüzeyel) yerleşimli olmadığı derin yerleşimli olduğu olgularda pnömotoraks riski daha fazladır. Tecrübeli ellerde pnömotoraks riski düşük olup cerrahi olarak tüp takılması gerekecek pnömotoraks riski %1’in altındadır. Ayrıca kanama olabilir ve işlem sonrası öksürük ve balgamla gelen kanama genellikle birkaç saat içerisinde, bazen birkaç gün içerisinde kendiliğinden kaybolur. Uygun teknikle yapılan biyopsilerin tanısal değeri %95 civarındadır. İşlem esnasında patolog olmadığı durumlarda, bazı olgularda kitlenin nekroz dediğimiz canlı tümör içermeyen kısmından örnek alınması, kitle içerisinde canlı tümör olan alanın çok az olması gibi nedenlerle kesin tanı konulamayabilir.
Detaylar İçin Tıklayınız
Yumuşak doku biyopsi işlemi nedir, nasıl yapılır ? Cilt, cilt altı veya karın ön duvarı, karın zarı (periton) -omentum, kol bacak gibi uzuvlarda kas yapıları, göğüs ön duvarı gibi yüzeyel yerleşimli yumuşak doku kitlelerinden çoğunlukla ultrason rehberliğinde olmak üzere ultrason veya bilgisayarlı tomografi (BT) kılavuzluğunda biyopsi işlemi yapılabilir. Kitlenin büyüklük ve yerleşimine göre ince iğne aspirasyon biyopsisi (İİAB) veya trucut dediğimiz parça biyopsi işlemi yapılabilir. İİAB yapılacaksa herhangi bir ön hazırlığa gerek olmadan biyopsi alınabilir. Trucut biyopsi yapılmadan önce kitlenin büyüklük ve yerleşimine göre hemogram, İNR ve APTT gibi kanama ve pıhtılaşma parametreleri ile kan değerleri kontrol edilebilir. İşlem genellikle koaksiyal (ikili iğne sistemi) teknik denilen teknikle yapılır. Ultrason veya BT ile kitleye giriş yapılacak yer ve iğnenin gideceği güvenli yol saptanır. Cilt temizliğinden sonra cilt altından iğnenin geçeceği alana lokal anestezik madde enjeksiyonu yapılır. Mevcut damar yolundan ağrı kesiciler veya sedatif dediğimiz rahatlatıcı ilaçlar verilebilir. Giriş yeri noktasal olarak saptandıktan sonra koaksiyal iğne dediğimiz içerisinden daha ince bir iğnenin geçmesine müsaade eden iğne ultrason veya BT kılavuzluğunda damarlardan kaçınarak kitle içerisine yerleştirilir. Kitlenin içerisinde olduğumuz görüldükten sonra koaksiyal iğnenin içerisindeki ince iğne çıkarılıp uygun otomatik biyopsi iğnesi yerleştirilerek bu iğne ile kitle içerisinden 3-4 kez farklı yerlerinden parça elde edilir. Elde edilen materyaller işlem esnasında patolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Küçük boyutlu ve damarlara çok yakın olduğundan güvenle parça biyopsisi alınamayan olgularda ince iğne aspirasyon biyopsisi (İİAB) de yapılabilir. Sonrasında önce otomatik biyopsi iğnesi ve sonra koaksiyal iğne çekilerek kontrol ultrason veya BT alınarak kanama vs. var mı bakılır. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle kapatılır. Hasta yaklaşık 1-2 saat gözlem altında tutularak sonrasında klinik ve gerek görülürse kan tahlili kontrolü sonrası taburcu edilir.
Detaylar İçin Tıklayınız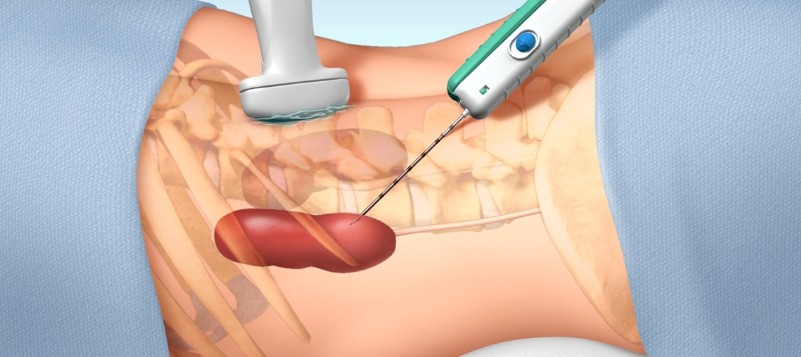
Karaciğer biyopsi işlemi nedir, nasıl yapılır ? Karaciğere yönelik biyopsiler; karaciğerin parankim dediğimiz organın kendisinden alınan ve karaciğerin kendisine ait veya başka organlardan karaciğere yayılan tümör kuşkulu kitlelerden alınan biyopsiler olmak üzere iki amaçla yapılır. Karaciğer parankim biyopsileri, başta hepatit dediğimiz karaciğerin tamamını etkileyen patolojilerinde etkilenmenin şiddetini ve nedenini ortaya koymak üzere yapılır. Karaciğer fonksiyon testlerinde bozulma işareti bazı kan tahlillerindeki değişiklik durumlarında ve sarılıklı hastalarda ilgili klinik branş tarafından sıklıkla parankim biyopsisi istenir. Genellikle ultrason kılavuzluğunda yapılır. Karaciğer vücutta başka bölgelerdeki kanserlerin yayıldığı en sık yerlerden olup başka organda kanseri olan olgularda karaciğerde kitle olduğunda veya safra yolu kanseri gibi karaciğer içerisinden çıkan kanser türlerinde kitlenin kökenini saptama ve iyi-kötü ayırımı için karaciğer kitle biyopsisi gereklidir. Ultrason veya bilgisayarlı tomografi (BT) kılavuzluğunda yapılır. Karaciğer biyopsisi yapılmadan önce hemogram, İNR ve APTT gibi kanama ve pıhtılaşma parametreleri ile kan değerleri kontrol edilir. Kan sulandırıcı denilen ilaçlar, işlem parça biyopsi (kesici biyopsi) veya trucut biyopsi dediğimiz şekilde yapıldığı ve ince iğne aspirasyon biyopsisi işlemi pek tercih edilmediği (tanısal sınırlılıkları nedeniyle) için işlemden ortalama 5 gün önce kesilir. Damar yolu açılır. Kan değerleri kontrol edilir. İşlem çoğunlukla ultrason kılavuzluğunda yapılır, zor yerleşimli ve ultrasonda net görülemeyen kitlelerden biyopsi almak için BT kılavuzluğu kullanılır. İşlem genellikle koaksiyal (ikili iğne sistemi) teknik denilen teknikle yapılır. Ultrason veya BT ile kitleye giriş yapılacak yer ve iğnenin gideceği güvenli yol saptanır. Cilt temizliğinden sonra cilt altından karaciğer kapsülü dediğimiz dış kısmına kadar olan iğnenin geçeceği alana lokal anestezik madde enjeksiyonu yapılır. Mevcut damar yolundan ağrı kesiciler veya sedatif dediğimiz rahatlatıcı ilaçlar verilebilir. Giriş yeri noktasal olarak saptandıktan sonra koaksiyal iğne dediğimiz içerisinden daha ince bir iğnenin geçmesine müsaade eden iğne parankim biyopsisinde damarsal yapıların en az olduğu alana ultrason ile kontrol edilerek ilerletilir. Sonrasında koaksiyal iğnenin içerisindeki ince iğne çıkarılıp uygun otomatik biyopsi iğnesi yerleştirilerek bu iğne ile 2-3 kez farklı yerlerinden parça elde edilir. Kitleden biyopsi alınacağı zaman da ultrason veya BT kılavuzluğunda damarlardan kaçınarak kitle içerisine girilir. Kitlenin içerisinde olduğumuz görüldükten sonra koaksiyal iğnenin içerisindeki ince iğne çıkarılıp uygun otomatik biyopsi iğnesi yerleştirilerek bu iğne ile kitle içerisinden 3-4 kez farklı yerlerinden parça elde edilir. Elde edilen materyaller işlem esnasında patolog tarafından değerlendirilerek yeterli materyal elde edildi ise işleme son verilir; hasta başı patoloji uzmanı imkanı olmayan merkezlerde materyal uygun bir şekilde hazırlanarak patoloji laboratuvarına gönderilir. Sonrasında önce otomatik biyopsi iğnesi ve sonra koaksiyal iğne çekilerek kontrol ultrason veya BT alınarak kanama vs. var mı bakılır. Cilt steril bir şekilde temizlenir ve spanç dediğimiz küçük gazlı bezlerle kapatılır. Hasta yaklaşık 4 saat gözlem altında tutularak sonrasında klinik ve gerek görülürse kan tahlili veya ultrason kontrolü sonrası taburcu edilir. Karaciğer biyopsisinin en önemli riski kanamadır. Uygun teknik ve tecrübeli ellerde kan vermeyi veya tıbbi müdahaleyi gerektiren kanama riski oldukça düşüktür.
Detaylar İçin TıklayınızUltrasonografi ses dalgalarını kullanarak inceleme yapılan zararsız bir görüntüleme yöntemidir. Radyasyon (x-ışını) içermeyen bir yöntem olması nedeniyle tekrarlayan ultrason incelemelerinin bebeğe zarar verme riski yok kabul edilir. Gebelik ultrasonu ile anne karnındaki bebeğin sağlık durumu hakkında bilgi alınabileceği gibi annenin sağlık durumu ile ilgili de bilgiler alınır. Gebelikte radyoloji uzmanı veya perinatolog tarafından 2 veya 3 kez ayrıntılı ultrason yapılmalıdır. 11-14. hafta arasındaki ayrıntılı ultrasonda genel değerlendirme dışında birçok anomalinin saptanması için oldukça önemli olan ense pili kalınlığı (nuchal kalınlık) ve nazal kemik değerlendirilmesi yapılmalıdır. 18-23. hafta arasında yapılan ayrıntılı ultrasonda bebeğe ait iç organlar ayrıntılı değerlendirilerek birçok anomali bu dönemde saptanabilir. Halk arasında renkli ultrason ve 4 boyutlu ultrason da denilen 18-23. hafta arasında yapılan ayrıntılı ultrason, gebelik boyunca en ayrıntılı incelemeye izin veren ikinci seviye ultrason olarak tanımlanan ultrasonografidir. Kullanılan cihazda 4 boyutlu incelemeye izin veren yazılım ve prob var ise bebeğin gerçek zamanlı 3 boyutlu görüntüsü alınabilir, yüzü, dudakları, burnu gibi organları gerçek görünüme benzer şekilde görüntülenebilir. 24. hafta ve sonrasında özellikle riskli gebelerde bebeğin gelişimi, plasentanın (eş) durumu, amniyon sıvısının miktarı gibi parametreler değerlendirilebilir. İhtiyaç halinde annenin rahim arteri, bebeğin göbek kordonu arteri ve bebeğin beyin orta serebral arteri gibi damarsal yapılar değerlendirilerek bebek gelişimi ve gebelik riskleri ortaya koyularak tıbbi yaklaşıma yardımcı olunur. Anneye ait olarak böbrekler, karaciğer ve safra kesesi başta olmak üzere gebelikte etkilenebilecek organlar radyasyona maruz kalmadan zararsız bir şekilde değerlendirilebilir. Ailelerin çok merak ettiği bebeğin cinsiyeti de genellikle 12-13. haftalardan itibaren saptanabilir.
Detaylar İçin TıklayınızUltrasonografi ses dalgalarını kullanarak inceleme yapılan zararsız bir görüntüleme yöntemidir. Radyasyon (x-ışını) içermeyen bir yöntem olması nedeniyle karaciğerin değerlendirilmesinde ilk kullanılan görüntüleme yöntemidir. Karaciğer ultrasonu yapılırken safra kesesi ve safra yolları da değerlendirildiğinden inceleme aç karnına (6-8 saatlik açlıkla, su içilebilir) yapılmalıdır. Karaciğerin tamamını tutan yağlanma, hepatit (sarılık) ve siroz gibi hastalıklarda ultrasonografi ile oldukça önemli bilgiler elde edilir. Ultrason ile karaciğere ait birçok kistik lezyon kolayca saptanabildiği gibi karakterize de edilebilir. Karaciğerin solid (katı) lezyonları da çoğunlukla ultrasonografi ile saptanır; tipik özellikleri olan lezyonlara direkt tanı konulabilir. Tanıda kuşku olduğunda karaciğere yönelik ilaçlı MR veya trifazik BT dediğimiz ilaçlı bilgisayarlı tomografi ile tanı kesinleştirilmeye çalışılır. Bu yöntemlerle de tanı konulamaz ise görüntüleme eşliğinde biyopsi ile tanı konulmaya çalışılır. Ultrasonografinin en önemli dezavantajı incelemenin kişiye bağımlı olması ve görüntülerin standart bir şekilde kayıt edilmemesidir.
Detaylar İçin TıklayınızUltrasonografi ses dalgalarını kullanarak inceleme yapılan zararsız bir görüntüleme yöntemidir. Radyasyon (x-ışını) içermeyen bir yöntem olması nedeniyle memenin değerlendirilmesinde ilk kullanılan görüntüleme yöntemidir. Meme yüzeyel yerleşimi nedeniyle yüksek çözünürlüklü ultrasonografi ile ayrıntılı olarak değerlendirilebilir. Özellikle genç kız ve genç kadınlarda parankimden yoğun meme parankimi ultrason incelemesi için oldukça uygundur ve kist, fibroadenom gibi sık görülen lezyonlar kolayca saptanabilir. 40 yaş üzerinde ve yağ dokudan zengin meme yapısına sahip kadınlarda ultrasonografi tek başına yetersiz olabilir. Kuşkulu olan lezyonlarda mamografi veya kontrastlı meme MR ile karakterize edilmeye çalışılır. Son aşamada ultrason başta olmak üzere görüntüleme eşliğinde biyopsi yapılabilir. Memeye yerleştirilen silikon implantlar da ultrasonografi ile kolayca değerlendirilebilir. Memede kitle saptanan olgularda koltuk altı bölgesi de lenf nodu tutulumu açısından aynı seansda değerlendirilebilir. İncelemenin menstrüal peryodun bitiminden itibaren 5-7 gün sonra yapılması önerilir. Ultrasonografinin en önemli dezavantajı incelemenin kişiye bağımlı olması ve görüntülerin standart bir şekilde kayıt edilmemesidir.
Detaylar İçin TıklayınızUltrasonografi ses dalgalarını kullanarak inceleme yapılan zararsız bir görüntüleme yöntemidir. Radyasyon (x-ışını) içermeyen bir yöntem olması nedeniyle karın bölgesinin değerlendirilmesinde ilk kullanılan görüntüleme yöntemidir. Karın ultrasonu yapılırken safra kesesi ve safra yolları da değerlendirildiğinden inceleme aç karnına (6-8 saatlik açlıkla, su içilebilir) yapılmalıdır. Tüm karın bölgesi (alt karın-pelvik bölge dahil) incelenecek ise hastanın önceden su içerek idrara sıkışık gelmesi ve incelemenin bu şekilde yapılması gerekir. İdrara sıkışıklık ile kadınlarda rahim,yumurtalıklar, erkeklerde prostat, seminal veziküller ve her iki cinsiyette mesane dediğimiz idrar torbası da değerlendirilebilir. Karın ultrasonunda karaciğer, safra kesesi, böbrekler, dalak, pankreas gibi organlar değerlendirilir. Mide ve barsaklarda büyük boyutlu kitle olduğunda ultrasonla görülebilir. Karındaki aorta gibi büyük damarlar ve bunlara komşu lenf nodları da değerlendirilebilir. Karında sıvı toplanması ve apendisit gibi hastalıklar da karın ultrasonografi ile saptanabilir. Tanıda kuşku olduğunda ağızdan ve damardan kontrast madde verilerek ilaçlı bilgisayarlı tomografi veya MR ile tanı kesinleştirilmeye çalışılır. Bu yöntemlerle de tanı konulamaz ise görüntüleme eşliğinde biyopsi ile tanı konulmaya çalışılır. Ultrasonografinin en önemli dezavantajı incelemenin kişiye bağımlı olması ve görüntülerin standart bir şekilde kayıt edilmemesidir.
Detaylar İçin TıklayınızUltrasonografi ses dalgalarını kullanarak inceleme yapılan zararsız bir görüntüleme yöntemidir. Radyasyon (x-ışını) içermeyen bir yöntem olması nedeniyle tiroidin değerlendirilmesinde ilk kullanılan görüntüleme yöntemidir. Tiroid bezi yüzeyel yerleşimi nedeniyle yüksek çözünürlüklü ultrasonografi ile ayrıntılı olarak değerlendirilebilir. Tiroid bezinin diffüz büyüdüğü guatr ve nodül dediğimiz en sık görülen patolojileri ultrasonografi ile kolaylıkla değerlendirilebilir. Nodül yapısında kuşkulu bulgular olduğunda ultrason eşliğinde biyopsi yapılabilir. Boyun bölgesi de lenf nodu tutulumu açısından aynı seansda değerlendirilebilir. Ultrasonografinin en önemli dezavantajı incelemenin kişiye bağımlı olması ve görüntülerin standart bir şekilde kayıt edilmemesidir.
Detaylar İçin TıklayınızUltrasonografi ses dalgalarını kullanarak inceleme yapılan zararsız bir görüntüleme yöntemidir. Radyasyon (x-ışını) içermeyen bir yöntem olması nedeniyle üriner sistemin değerlendirilmesinde ilk kullanılan görüntüleme yöntemidir. Üriner sistem ultrasonografisinde böbrekler ve mesane değerlendirileceği için hastanın önceden su içerek idrara sıkışık gelmesi ve incelemenin bu şekilde yapılması gerekir. İdrara sıkışıklık ile kadınlarda rahim,yumurtalıklar, erkeklerde prostat, seminal veziküller ve her iki cinsiyette mesane dediğimiz idrar torbası da değerlendirilebilir. Aç gelinmesi şart değildir ancak gaz nedeniyle böbrekler ve üreterlerin değerlendirilmesinde olabilecek problemi önler. Ultrason ile böbreklerde kist, taş veya kitle var mı bakılır; böbreğin parankim dediğimiz iç yapısı değerlendirilir ve böbrek toplayıcı sistem dediğimiz idrarın toplandığı kısımlarda genişleme veya kitle, taş var mı bakılır. Üreter dediğimiz idrar torbasına idrar taşıyan borularda genişleme veya taş var mı bakılır. Mesane (idrar torbası) incelenerek içerisinde veya duvarda kitle var mı, taş var mı değerlendirilir. Tanıda kuşku olduğunda damardan kontrast madde verilerek BT Ürografi dediğimiz ilaçlı bilgisayarlı tomografi ile tanı kesinleştirilmeye çalışılır. Genital isteme ait penis, testis yüzeyel ultrasonografi ile ayrıntılı olarak değerlendirilebilir. Erektil disfonksiyon var ise penil Doppler US yapılır. Testiste ilk ve çoğunlukla tek görüntüleme yöntemi olan ultrasonografi ile kitle ve kist dahil birçok patolojiye tanı konulur; torsiyon ve epididimorşit ayrımı ve varikosel tanısında da Doppler US kullanılır. Ultrasonografinin en önemli dezavantajı incelemenin kişiye bağımlı olması ve görüntülerin standart bir şekilde kayıt edilmemesidir.
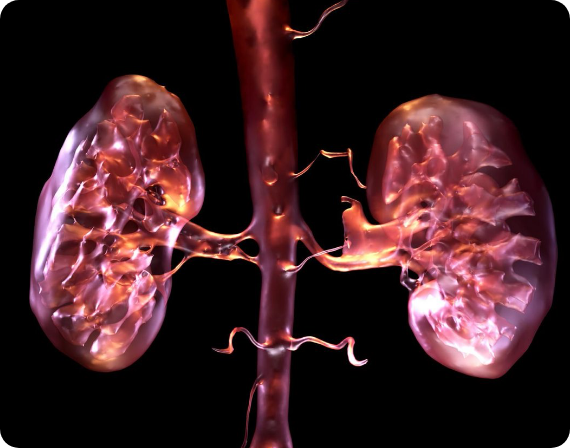
Detaylar İçin TıklayınızAbdomen (Karın) bölgesi; karaciğer, safra kesesi, pankreas, dalak, böbrek üstü bezleri, böbrekler, mide, ince ve kalın barsakları ve abdominal aorta dahil birçok önemli organ ve yapıyı içine alan geniş bir alandır.
Karın (Abdominal) Bölgesi Radyolojisi
Prof. Dr. Ercan Kocakoç, 30 yılı bulan meslek hayatının 20 yılı aşkın süresinde özel olarak abdominal (karın bölgesi), genitoüriner sistem (böbrek, mesane, prostat, testis, penis, over, uterus) ve girişimsel radyoloji ile ilgilenmektedir. Karın bölgesi radyolojisi ile ilgili “Abdominal Radyoloji” isimli ilk Türkçe kitabın editörüdür. Abdominal ve genitoüriner radyoloji ile ilgili ulusal ve uluslararası bilimsel toplantılarda 100’ü aşkın konuşma yapmıştır.